Thai trong thai là dị tật hiếm gặp, trong đó một khối mô y chang một bào thai hình thành bên trong một bào thai khác hoặc trong cơ thể em bé.
Ảnh minh họa.
Thai trong thai – dị tật hiếm gặp
Tại Việt Nam, dị tật thai trong thai từng gặp khá nhiều. Điển hình là khoảng tháng 8/2020, Bệnh viện Nhi đồng 2 TP HCM phẫu thuật cho một b.é t.rai T.T.P. (4 tháng t.uổi, trú tại Trà Vinh) có hiện tượng bụng càng ngày càng to khi chào đời.
Khi gia đình đưa vào viện để chụp phim CT ổ bụng phát hiện một khối gồm mô đặc, mô mỡ, mô xương kèm với hộp sọ, cột sống và xương sườn. Các bác sĩ tiến hành phẫu thuật thấy khối u thai này đã chiếm hết hơn một nửa bụng phải của bé, đường kính khoảng 12 cm và nặng 1,5 kg.
Theo các bác sĩ, bào thai ký sinh không có khả năng tồn tại độc lập nhưng vẫn sống dựa vào cơ thể khác bằng cách lấy dinh dưỡng từ bào thai chính. Nếu không phát hiện, bào thai chủ bị thiếu hụt dinh dưỡng.
Sự lớn lên không ngừng của bào thai trong cơ thể em bé gây ra hiện tượng chèn ép mạnh các cơ quan nội tạng, đe dọa tính mạng người anh/chị em song sinh.
BSCKII Nguyễn Xuân Chường, Trưởng khoa Chẩn đoán hình ảnh, BV Phụ sản Hà Nội chia sẻ, trong quá trình 30 năm làm siêu âm sản khoa, ông đã từng gặp khá nhiều trường hợp thai trong thai.
Một thai phân chia thành hai thai, một thai phát triển rất lớn, còn một thai kia thì không. Cách đây 2 – 3 năm, bác sĩ cũng có gặp 2 ca thai trong thai.
Theo tài liệu y học, hiện tượng bào thai trong bào thai là một dị tật bẩm sinh hiếm gặp trong đó một thai nhi sống ký sinh trong cơ thể một em bé khác và thường là trong bụng.
Hiện tượng này chiếm khoảng 1/500.000 ca sống sót trên toàn thế giới. Hầu hết các trường hợp thai trong thai đều c.hết khi còn trong bụng mẹ trong 3 tháng đầu tiên của thai kỳ.
Cũng giống như các cặp song sinh dính liền, thai trong thai được hình thành khi các phôi song sinh trong tử cung không tách biệt hoàn toàn. Các phôi chi phối tiếp tục phát triển trong khi được bao bọc bởi phôi thai khác.
Sau đó, một phôi thai phát triển chính, phôi thai kia ký sinh vào phôi thai chính. Khi chưa được loại bỏ, những bào thai này lấy dinh dưỡng trực tiếp từ bên trong cơ thể người người anh/chị em song sinh.
Mẹ bầu cần làm gì để tránh dị tật thai trong thai?
Để tránh những nguy hiểm không đáng có, bác sĩ Chường khuyến cáo chị em nên sinh con tốt nhất ở độ t.uổi dưới 35, tốt nhất là 25 – 30 t.uổi sẽ giúp hạn chế nguy cơ cao thai nhi bị dị tật. Ở độ t.uổi trên 30, tỷ lệ dị tật sẽ tăng lên 4% so với 1% ở độ t.uổi dưới 30.
Ngoài ra, thai phụ cần chú ý không nên bỏ qua các mốc quan trọng của thai kỳ như mốc 12 tuần, 22 tuần, 30 tuần…
Dị tật không phải đến t.uổi thai đó mới có mà phát triển từ rất sớm, việc siêu âm thai kỳ theo các mốc kể trên sẽ giúp phát hiện sớm các dị tật, giúp cho bác sĩ, gia đình có chỉ định tốt nhất.
Và khi đi khám, mẹ bầu cần phải chọn những cơ sở y tế uy tín, tránh đến những cơ sở khám chưa được cấp phép. Việc tiêm phòng nhằm hạn chế mắc các bệnh truyền nhiễm cũng được khuyến cáo để bảo vệ thai nhi phát triển được tốt.
Để sinh con an toàn, sàng lọc trước sinh là cực kỳ cần thiết, nhưng rất nhiều mẹ bầu còn bỏ qua bước quan trọng không kém này
T.iền sản giật là bệnh lý liên quan đến thai nghén ở phụ nữ, có thể để lại nhiều biến chứng nặng nề, thậm chí nguy hiểm tính mạng cho cả mẹ và thai nhi nếu không được cấp cứu và điều trị kịp thời.
Song có một thực tế rằng, hiện nay đa phần thai phụ thực hiện sàng lọc trước sinh chỉ nhằm phát hiện dị tật của thai nhi trong bụng mà bỏ qua tình trạng của mẹ.
Mỗi năm, hơn 10 triệu thai phụ trên thế giới mắc t.iền sản giật
Gần đây, liên tiếp các trường hợp thai phụ gặp nguy hiểm do mắc t.iền sản giật đã khiến nhiều người lo ngại về bệnh lý này. Theo đó, mới đây, sản phụ Lê Thị Trà M. (27 t.uổi, trú tại Cần Thơ) được đưa đến Bệnh viện Phụ sản TP Cần Thơ cấp cứu trong tình trạng đau bụng chuyển dạ sinh con.
Tuy nhiên, sau khi thăm khám, các bác sĩ xác định sản phụ M. nằm trong nhóm thai kỳ nguy cơ cao cho cả mẹ và con do sản phụ mang tam thai 35 tuần 1 ngày, ối vỡ sớm và mắc bệnh lý t.iền sản giật. Do đó, lập tức các bác sĩ đã nhanh chóng hội chẩn và ra quyết định phẫu thuật lấy thai để đảm bảo an toàn cho cả mẹ và thai nhi.
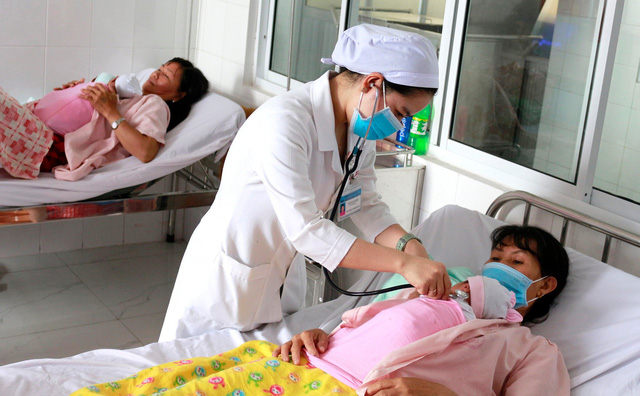
Sản phụ M mang tam thai, mắc t.iền sản giật đã được các bác sĩ Bệnh viện Phụ sản TP Cần Thơ cấp cứu thành công. Ảnh BVCC
Trước đó, 2 mẹ con sản phụ N.T.N.B. (33 t.uổi, ở Hà Nội) mắc t.iền sản giật nặng cũng may mắn được cấp cứu thành công. Cụ thể, bước sang tuần thứ 28, chị B. bắt đầu xuất hiện tình trạng phù nhưng lại chủ quan nghĩ đây là hiện tượng bình thường trong thai kỳ. Tuy nhiên, sau 3 tuần, hiện tượng phù toàn thân ngày càng tăng dần kèm theo những cơn đau đầu dữ dội, khi ấy thai phụ mới đến Bệnh viện Phụ Sản Hà Nội để thăm khám.
Tại đây, nhận thấy tình trạng nguy hiểm do thai phụ huyết áp cao, phù toàn thân, đau đầu nhiều, mắt nhìn mờ, có triệu chứng phù não, lập tức các bác sĩ đã chỉ định cho bệnh nhân nhập viện. Kết quả xét nghiệm cho thấy, thai phụ bị rối loạn chức năng gan, thận; siêu âm phát hiện bệnh nhân bị tràn dịch ổ bụng, tràn dịch màng phổi.
Sau khi hội chẩn, các bác sĩ xác định đây là trường hợp t.iền sản giật thể nặng và chỉ định mổ cấp cứu để đảm bảo an toàn cho cả thai phụ và em bé. May mắn, b.é g.ái – con sản phụ B được cứu sống, chào đời với cân nặng 1,2 kg và được chuyển lên khoa Điều trị tích cực để theo dõi.
Đây chỉ là 2 trong số nhiều trường hợp thai phụ mắc t.iền sản giật được ghi nhận thời gian vừa qua. Theo TS.BS Đinh Thúy Linh, Phó Giám đốc Trung tâm Sàng lọc, chẩn đoán trước sinh và sơ sinh (Bệnh viện Phụ sản Hà Nội), mỗi năm, thế giới có hơn 10 triệu thai phụ mắc t.iền sản giật và hơn 2,5 triệu ca sinh non xảy ra do bệnh lý này.
T.iền sản giật là rối loạn thai nghén do huyết áp cao, phù và protein niệu. Bệnh bắt đầu từ tuần 20 của thai kỳ và có thể kéo dài đến 6 tuần sau sinh. Nếu không chữa trị sẽ dẫn đến co giật (hay được gọi là sản giật).
Tuy nhiên, điều các bác sĩ lo ngại là ở giai đoạn đầu, t.iền sản giật không có triệu chứng rõ rệt nhưng lại có thể tiến triển rất nhanh. Hầu hết thai phụ bị t.iền sản giật đều phải nhập viện điều trị. Các trường hợp t.iền sản giật có biến chứng có thể gây nguy hiểm đến tính mạng thai phụ nếu không được điều trị kịp thời.
Bên cạnh đó, đối với thai nhi, nếu t.iền sản giật xảy ra sớm trong thai kỳ thì nguy cơ thai nhi bị sinh non là rất cao. Một số trường hợp t.iền sản giật nặng sẽ gây rau bong non, thai nhi có thể bị ảnh hưởng nghiêm trọng, thậm chí có thể t.ử v.ong trong bụng mẹ.
3 bước quan trọng để dự phòng bệnh
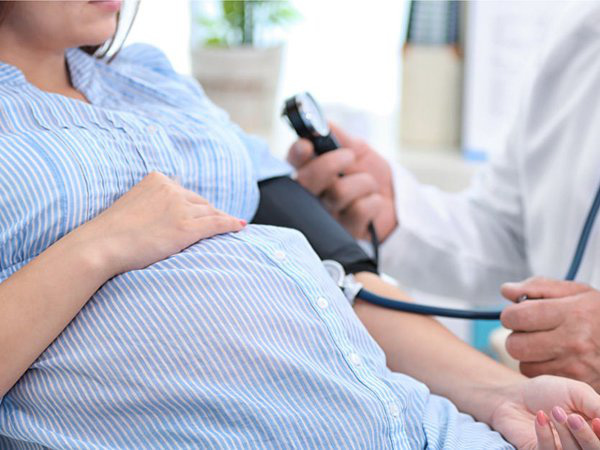
3 bước sàng lọc t.iền sản giật bao gồm: Đo huyết áp; siêu âm đo doppler động mạch tử cung và lấy m.áu xét nghiệm. Ảnh TL
Theo TS.BS Đinh Thúy Linh, t.iền sản giật là bệnh không có biện pháp điều trị đặc hiệu, tuy nhiên lại là bệnh có thể sàng lọc và dự phòng được. ” Việc điều trị dự phòng các trường hợp nguy cơ cao sẽ giúp giảm gần 70% các trường hợp t.iền sản giật nói chung và gần 90% các trường hợp trước 32 tuần” , vị bác sĩ nhấn mạnh.
Theo đó, từ thời điểm tuần 11 đến tuần 14 của thai kỳ, thai phụ có thể thực hiện sàng lọc t.iền sản giật để phát hiện bệnh kịp thời. 3 bước sàng lọc t.iền sản giật bao gồm: Đo huyết áp; siêu âm đo doppler động mạch tử cung và lấy m.áu xét nghiệm.
Song, theo Phó Giám đốc Trung tâm Sàng lọc, chẩn đoán trước sinh và sơ sinh (Bệnh viện Phụ sản Hà Nội), có một thực tế rằng, hiện nay đa phần thai phụ thực hiện sàng lọc trước sinh
chỉ nhằm phát hiện dị tật của thai nhi trong bụng mà bỏ qua tình trạng của mẹ. Trong khi đó, t.iền sản giật gặp ở 3-5% thai phụ, tức cứ 100 phụ nữ mang thai sẽ có 3-5 người mắc bệnh lý này. Thậm chí, ở một số quốc gia, con số này là 8/100 thai phụ.
Vì vậy, để hạn chế đến mức tối đa việc mắc t.iền sản giật cũng như các biến chứng xấu có thể xảy ra trong suốt thai kỳ, các chuyên gia khuyến cáo, chị em phụ nữ mang thai, nhất là các trường hợp đã có t.iền sử bị t.iền sản giật, phụ nữ mang đa thai, huyết áp cao cần tuân thủ khám thai định kỳ và thực hiện sàng lọc t.iền sản giật cũng như các sàng lọc trước sinh cho thai nhi để đảm bảo có một thai kỳ khỏe mạnh và an toàn.
